Índice de contenidos del artículo
La aparición de la diabetes suele producir un gran impacto tanto en el ámbito personal, familiar como laboral; para encararlo, es necesario que la persona se adapte y se conciencie lo más rápidamente posible a esta nueva situación.
En el caso de un runner amateur o profesional, no se puede negar que la práctica de ejercicio de forma intensa o de competiciones deportivas puede alterar el control de su diabetes. Para prevenirlo es necesario un trabajo multidisciplinar en el que colaboren al unísono el paciente, su familia, su médico, su podólogo y sus entrenadores o preparadores físicos.
¿Qué es la diabetes Mellitus (DM)?
Diabetes Mellitus es aquella situación en la que los niveles de glucosa en la sangre están aumentados. La glucosa que circula por el torrente sanguíneo se le denomina glucemia.
La sangre de una persona la podemos encontrar varios estados según cómo se encuentre los niveles de glucosa:
- Normoglucemia: Valores normales de glucosa en sangre.
En ayunas, entre 70 y 100 mg/dl. - Hipoglucemia: Valores bajos de glucosa en la sangre.
Se suele sentir los síntomas por falta de glucosa cuando
los niveles de glucemia está en 55 mg/dl o menos. - Hiperglucemia: Valores anormalmente altos de glucosa en sangre. Superior a 100 mg/dl en ayunas.
¿Qué tipo de diabetes mellitus existen?
Según la Organización Mundial de la Salud (OMS), existen tres tipos de Diabetes Mellitus:
DM Tipo I:
Dependiente de la insulina, también conocida como Diabetes Autoinmune y/o Idiopática. Como el páncreas no produce o produce poca insulina, las personas con diabetes del tipo I deben inyectarse insulina para controlar su diabetes. Menos del 10% de los afectados por la diabetes padecen el tipo I.
DM Tipo II:
El cuerpo sí produce insulina, pero o bien no produce la suficiente, o bien no puede aprovechar la que produce. El tipo II suele darse en adultos, normalmente a partir de los 40 años de edad. Supone en torno al 90 % del total de los casos de diabetes, su incidencia está aumentando de manera muy llamativa en los últimos años, en relación con los cambios en el estilo de vida, cada vez más sedentario y con una dieta que favorece la ganancia de peso.
Diabetes gestacional:
Son todos aquellos casos de Diabetes Mellitus que se detectan por primera vez durante el embarazo. No se conoce una causa específica de este tipo de enfermedad pero se cree que las hormonas del embarazo reducen la capacidad que tiene el cuerpo de utilizar y responder a la acción de la insulina.
¿Cómo ayuda el ejercicio a las personas que tienen diabetes?
Los deportes en los que se trabaja fundamentalmente el metabolismo aeróbico, es decir, los de resistencia, son los más aconsejables. Atletismo (carreras de fondo), ciclismo o natación son algunos ejemplos, ya que estos deportes no requieren gastos bruscos de energía sino esfuerzos prolongados.
La mayoría de los expertos coinciden, hoy en día, en que practicar un deporte de forma suave y regular aporta importantes beneficios al paciente diabético ya que contribuye a controlar los niveles de insulina que produce el cuerpo; sin embargo, hay que prevenir los posibles riesgos que pueda producir la práctica de ejercicio físico para tratar de evitarlos y, si se producen, paliarlos con las menores repercusiones posibles.

¿Se puede hacer ejercicio si se tiene diabetes?
No solamente se puede, sino que se debe hacer. La práctica habitual de ejercicio físico se asocia con un mejor estado de salud general y con la prevención de algunas enfermedades. Está demostrado por varios estudios que aquellas personas más activas viven más años y mantienen una mejor calidad de vida. Es por ello que en los últimos años se intenta luchar contra el sedentarismo, entendiéndolo como un factor de riesgo de problemas cardiovasculares y asociado a una mayor mortalidad.
Por tanto, si una persona ya era deportista habitual antes del diagnóstico de la diabetes se debería conseguir que siga realizando ese ejercicio o deporte que practicaba anteriormente. En el caso de los deportes de competición o algunos deportes de larga duración o muy alta intensidad es posible que sea necesario un cierto periodo de adaptación. En esta fase, se incrementará de forma progresiva la intensidad o la duración del ejercicio a medida que se aprende más sobre la diabetes y se conoce mejor la respuesta a cada tipo de actividad física. Es el momento de conocerse más a uno mismo, haciendo más controles de glucemia de los habituales antes, durante o después de los entrenamientos o competiciones. No se debe tener prisa, poco a poco los resultados irán apareciendo.
Las personas sedentarias deberían animarse a practicar algún tipo de ejercicio físico o, como mínimo, incrementar sus niveles de actividad física diarios mediante ejercicios cotidianos de su día a día como caminar, subir escaleras o bailar. Un estilo de vida más activo es recomendado a toda la población y especialmente a aquellas personas con diabetes. En estos casos, el inicio del ejercicio debe ser de forma mucho más progresiva, pues la falta de entrenamiento puede provocar efectos más importantes sobre el organismo y sobre los niveles de glucemia.
Consejos sobre el ejercicio en personas con diabetes

• Contrólate el azúcar. Tu endocrino te indicará cuándo debes comprobar tu concentración de glucosa en sangre (posiblemente necesites comprobarla antes, durante y después de realizar ejercicio).
• Toma la dosis correcta de insulina. Según el tipo de ejercicio o entrenamiento que tengas que realizar tu endocrino te recomendará que reajustes la dosis de insulina que tengas que administrarte. La insulina debe administrarse al menos una hora antes del ejercicio.
• Aliméntate bien. Consume pequeñas cantidades de hidratos durante el ejercicio, en forma de bebidas isotónicas o de alimentos sólidos en el intermedio o cada 30 minutos, especialmente si la intensidad es alta o la duración prolongada.
Aumenta el consumo de alimentos tras el ejercicio, en función de la intensidad y duración de éste, con objeto de prevenir la hipoglucemia post-ejercicio. Es recomendable tener siempre a mano unos caramelos, zumos u otra fuente de hidratos de carbono de absorción rápida.
• Si estás de viaje, llévate todo lo necesario para controlar la diabetes. Si vas a realizar alguna competición o carrera lejos de casa, no te olvides de incluir en la maleta tus aparatos de medición de glucosa, tus medicamentos, información sobre dónde acudir en caso de emergencia y una copia de tu plan de control de la diabetes.
• Informa a tus entrenadores. Asegúrate de que tus entrenadores y monitores saben que tienes diabetes. Infórmales sobre lo que necesitas hacer para controlar tu diabetes antes, durante o después de hacer ejercicio.
• Administra tu tiempo y toma el control. Detén la sesión de entrenamiento si no te encuentras bien o percibes cualquier signo de mareo o desfallecimiento; tómate un descanso para beber, comer o ir al lavabo.
Cómo prevenir futuros problemas en tus pies

Tu podólogo debe realizarte un examen completo de tus pies al menos una vez al año, y con más frecuencia, si tienes problemas en los pies o padeces diabetes.
Ponte en contacto con tu médico o podólogo, si tienes algún corte o grieta en la piel, o si tienes una uña encarnada; asimismo, si la piel de tus pies cambian de color, de forma, o simplemente si sientes alguna sensación diferente (por ejemplo, si se vuelven menos sensibles o te duelen mucho los pies).
Si tienes callos o callosidades (hiperqueratosis), tu podólogo puede tratarlos, así como, cortarte las uñas de los pies, si no está en condiciones de hacerlo.
Existen muchas actividades que puedes realizar para mantener tus pies sanos:
Ocúpate de tu diabetes. Interactúa con el equipo multidisciplinar que te atiende para mantener el nivel de glucosa en la sangre dentro de los parámetros normales.
Debido a que las personas con diabetes son más propensas a padecer problemas en los pies, acude a un podólogo para el cuidado y prevención de tus pies.
Revísate los pies todos los días. Mírate los pies descalzos y busca manchas rojas, cortes, inflamación y ampollas. Si no puedes verte la planta de los pies, utiliza un espejo o pídele a alguien que te ayude.
Lávate los pies todos los días. Siempre lleva los pies limpios. Lávatelos bien con agua y jabón, utiliza para ello agua tibia.
La importancia de un buen secado de pies. Sécate los pies bien los pies, sobretodo entre los dedos, realiza un secado mediante presión, no te seques restregando la piel, ni realizar un secado rápido. Si no puedes hacerlo porque llegas o te cuesta flexionarte, hazlo con un secador de pelo.
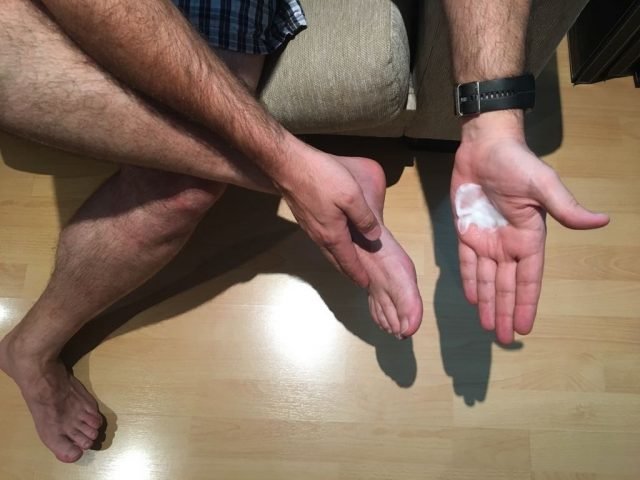
Mantén la piel bien hidratada. Aplícate crema hidratante mediante un masaje, sobre el empeine, la planta de los pies y entre los dedos de los pies. No te pongas calcetines o te calces rápidamente si la crema hidratante aún no se ha absorbido por completo, si ello no se ha producido pásate un servilleta de papel para secar la zona aún humedecida.
Córtate bien las uñas de los pies. El corte debe de ser recto y los vértices bien limados con una lima.
No te cortes las durezas o callos. Si te aparecen durezas o callosidades no te los quites con cortauñas o tijeras, acude a tu podólogo para que proceda a su tratamiento. No te cortes la cutícula, tiene un función protectora para la base de la uña.
Usa calzado y medias/calcetines en todo momento. No camines con los pies descalzos. Usa calzado cómodo que proteja tus pies y que tenga una buena amortiguación. Comprueba que el forro sea suave y que no haya ningún objeto dentro. Usa medias acolchadas que sean de algodón y que se ajusten perfectamente a tus pies.
Protege tus pies del calor y del frío. Usa calzado en la playa o sobre el pavimento caliente. No sumerjas los pies en agua caliente; prueba el agua antes de sumergir los pies. No uses bolsas de agua caliente, almohadillas o mantas eléctricas en contacto con la piel de los pies, si tuvieras alguna neuropatía en el pie, no notarías la sensación de quemazón y por lo tanto te quemarías la piel.
Mantén la sangre circulando hacia los pies. Pon los pies en alto cuando estés sentado. Mueve los dedos de los pies y mueve los tobillos hacia arriba y hacia abajo durante 5 minutos, varias veces al día. No cruces las piernas por períodos de tiempo prolongados.
Empieza ya! Hoy es un buen día para comenzar a cuida tus pies. Fíjate un horario y una rutina para controlarte los pies todos los días. Y más importante. Cualquier incidencia o pregunta que te surja no dudes en acudir a tu médico o podólogo para que te las aclare.
Bien corredor diabético, espero que te sirvan estos consejos y ..
!cuida bien de tus pies!!
Rubén Martín · Alejandro Bayo ·-CENTRE D´ESTUDI DEL PEU































